Ficha de identificación
• Nombre:
R.S.M
• Edad: 14 años
• Sexo:
Femenino
• Escolaridad:
tercero de secundario
• Religión
:católica
• Fecha
de ingreso: 10-10-11
Antecedentes Heredo
familiares.
• Refiere
carga genética paterna con diagnostico de osteogénesis imperfecta un tío y una tía.
Antecedentes personales no patológicos.
• Habita
en casa propia cuenta con todos los servicios intra y extra domiciliarios,
habitus higiénicos dietéticos regular en cantidad y calidad inmunizaciones
completas, grupo sanguíneo O Rh positivo.
Antecedentes personales patológicos.
• Refiere
osteogénesis imperfecta diagnosticada en el 2004, refiere pos operada de fractura de codo derecho hace 4 años, tratada quirúrgicamente, además
refiere fractura de ambas muñecas, y
fémur izquierdo y antebrazo izquierdo
• Transfusionales positivos.
Padecimiento actual.
• Refiere
iniciar su padecimiento actual el 16-09-2011 al sufrir herida por arma de fuego
en miembro pélvico izquierdo a nivel de la cadera condicionándole limitación en
arcos de movilidad, limitación funcional, y sangrado de cadera izquierda.
Exploración física:
• Alerta,
consiente orientada, Glasgow 15, cardiopulmonar sin compromiso,
hemodinamicamente estable, TA 110/ 70 ,
FC 86 FR 18 TEMP36.5
• Extremidad
torácica integra, simétrica sin datos de compromiso neurovascular distal.
• Exploración física dirigida: extremidad
pélvica asimétrica a expensas de la izquierda, con limitación funcional, dolor
a la movilización activa y pasiva, se observa herida de aproximadamente 1 cm a nivel
de cadera con fondo sucio y presencia de fibrina, sin sangrado activo al momento, se observa 2 heridas en región
glúteas de aproximadamente 1 cm cada una.
Se reportan laboratorios
• ERITOCITOS
4.7MILL, HB 14.8 G/DL, HTO 43%, PLAQ:
270,100MM, TP 13 SEGUNDOS, TPT 32
SEGUNDOS, INR:1.21, 145%
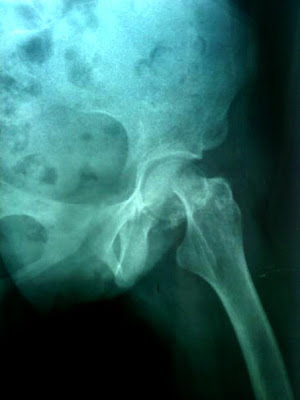
Radiografía:
• AP
de cadera izquierda con pérdida de la continuidad ósea, a nivel subcapital con
trazo oblicuo angulado superior y valgo
Diagnostico: fractura en terreno patológico expuesta grado
III, en cuello femoral por PAF
Tratamiento:
• Definitivo:
reducción abierta y fijación percutánea con tornillos canulados 80 mm
(6.5mm) mas clavo schanz 3/16
Preguntas:
1.- Clasificación del osteogénesis imperfecta, y el grado que pertecenese esta paciente.
2.- tratamiento actual de la osteogénesis imperfecta.
3.-pronostico en sí de la fractura.
4.-pronostico que esperarías de la patología de base.
5.- complicaciones de la fractura por sí misma.

LEOPOLDO BAHENA R2 TRAUMA Y ORTOPEDIA
ResponderEliminarClasificacion de la osteogenesis imperfecta y a que grado pertenece esta paciente?
Desde 1979, la osteogenesis imperfecta ha sido clasificada de acuerdo a la la clasificación de Sillence la cual se basa en el patrón de herencia, manifestaciones clínicas y radiológicas. La clasificación menciona:
TIPO 1: la mas común, son el 50% de los casos de OI, se manifiesta con fragilidad ósea media, pocas fracturas y deformidad de miembros mínima, los niños usualmente no sufren fracturas hasta el periodo en el que empiezan a caminar. Las luxaciones de hombro y codo son usuales. las fracturas usualmente son de huesos largos, fracturas por compresión de vertebras y dolor crónico. Después del periodo de crecimiento las fracturas disminuyen considerablemente. Ls escleras azules están presentes ocasionalmente. La dentinogénesis imperfecta esta ausente pero hay incidencia aumentada de pérdida de audición. La herencia es autosomica dominante. La estructura de colágena es normal.
Tipo II: es la forma mas severa de la enfermedad. Al nacimiento, los pacientes presentan acortamiento de miembros, tórax pequeño, y cráneo suave, las piernas se encuentran en posición de rana. Las fracturas intrauterinas se evidencian en cráneo, vertebras y huesos largos. Las escleras son azul intenso o grises, los pulmones se encuentran sin desarrollo. Macrocefalia usualmente se encuentra presente. Los pacientes usualmente mueren a las semanas de nacimiento, los que sobreviven mueren por problemas cardiacos o respiratorios. Es autosomica dominante y por mutaciones.
Tipo III: es la forma mas severa entre los pacientes que sobreviven el periodo neonatal. El grado de fragilidad osea y de fracturas es variable.se caracteriza por deficiencia en el tipo I de colágena la cual se encuentra presente en la matriz osea en pequeñas cantidades. Las manifestaciones al nacimiento son similares al tipo II, las fracturas al nacimiento son comunes. Las curvaturas de columna, fracturas por compresión vertebrales, escoliosos y deformidades de torax, la estructura alterada de las fisis, metafisis y epífisis dan una imagen en palomita de maíz en las radiografías, las escleras son blancas, azules o grises, la dentinogenesis imperfecta es usual pero no es la regla. La etiología es una mutación en el gen de colagena tipo 1, la mayoría de estas mutaciones son espontaneas, es autosomica dominante.
Tipo IV: pacientes moderadamente afectados. Las manifestaciones clínicas varían de severidad. Los niños manifiestan fracturas hasta la etapa de deambulación. Los pacientes presentan moderado o severo retraso de crecimiento. Las escleras por lo general son azul claro, acortamiento humeral o femoral es común, las fracturas mas comunes son de huesos largos, compresiones vertebrales, escoliosis y laxitud ligamentaria. Se hereda autosomica dominante, se caracteriza por deficiencia estructural de colagena tipo I.
Tipo V: moderada afectación, similar al tipo IV en términos de frecuencia de fracturas y el grado de deformidad esquelética, lo característico de este tipo es la formación de callos grandes e hipertróficos en huesos largos posterior a fracturas o procedimientos quirúrgicos, ocasionalmente estos callos surgen espontáneamente. Presenta herencia autosomica dominante y el 5 % de los casos moderados a severos de osteogenesis imperfecta.
Tipo VI: es extremadamente rara. Moderada en severidad y similar clínicamente y en síntomas al tipo IV. Se caracteriza por defectos de mineralización, se hereda autosomica recesiva aparentemente.
Tipos de OI heredados recesivamente: tipos VII y VIII, no involucran mutaciones en el gen de la colagena tipo I, son resultado de mutaciones en 2 genes que afectan la la transducción de información el gen CRTAP gen asociado a proteína de cartílago y LEPRE1 gen de la prolyl 3 hidroxilasa 1. Este patrón de herencia ha sido identificado en personas con letal, severa y moderada OI. Estos tipos de Oi representan el 10% de los casos.
ResponderEliminarTipo VII: asciado al gen CRTAP, si se expresa de forma parcial sigue a displasia moderada, la ausencia total manifiesta formas severas de enfermedad,
Tipo VIII: carcaterizado por deficiencia severa de crecimiento y desmineralización extrema, causado por deficiencia severa en el gen de prolyl 3 hidroxilasa debido a mutaciones en el gen LEPRE1.
Formas adicionales de OI: síndrome osteoporosis-pseudoglioma: es una forma severa de OI que se asocia a ceguera, resultado de mutaciones en el gen de la proteína receptora de lipoproteínas de baja densidad, LPR5. Sindrome Cole-Carpenter: osteogenesis imperfecta con craneosinodtosis y proptosis ocular. Sindrome de Bruck: OI con contracturas articulares congenitas, resultado de mutaciones en el patron molecular de cruzado de las cadenas de colagena. OI/Sindrome Ehlers-Danlos: presentan fragilidad osea y laxitud ligamentaria extrema.
En el caso mensual, falta la descripción de las características físicas de la paciente, si presenta deformidades en miembros, el color de la esclera y sobre todo, si fue diagnosticada en 2004, debieron de haberse realizado exámenes genéticos a la paciente y a familiares afectados, para determinar el tipo de mutación, sin embargo con las únicas descripciones del caso clínico, concluyo que es una osteogenesis tipo I, por no ser tan severa,y por las escasas manifestaciones clínicas que permitieron hasta el 2004 el diagnostico.
2. Tratamiento actual de la osteogenesis imperfecta. Debido a que no existe cura para la enfermedad, el tratamiento se enfoca a minimizar el riesgo de fracturas, la corrección quirúrgica de deformidades, reducir la fragilidad ósea incrementando la densidad osea, minimizando el dolor, e incrementando la independencia funcional. El enfoque de tratamiento actualmente utilizado abarca: modificaciones en el estilo de vida para evitar situaciones que sean riesgosas para fracturas, modificaciones en peso y actividades diarias para los pacientes.
Cirugías ortopédicas la meta de tratamiento el tratamiento y la prevención de las deformidades oseas, el elclavamiento intramedular con osteotomías es utilizado para corregir la deformidad en huesos largos, dentro de los tipos de clavos intramedulares utilizados se recomiendan los tipo Dubow-Bailey y Fassier Duval (el único FDA aprobado para tratamiento de la OI) los cuales son de telescopamiento, dentro de los clavos no teescopados se encuentran los clavillos Kirschner, Rush o Williams, las placas o tornillos no son recomendados, debido a que la inmovilización prolongada promueve desmineralización de hueso, los ortopedistas recomiendan el uso de materiales lo mas ligeros posibles, con tiempo de inmovilización lo menor posible, la consolidación es larga en la mayoría de los casos asi como las no uniones.
...continua comentario parte 3 BAHENA R2
ResponderEliminarRehabilitación, terapia física: el plan de tratamiento debe promover y mantener la funcionalidad, incluyen la intervención temprana, fortalecimiento muscular, condicionaminento aerobico y protección al deambular. La posición de los pacientes es critica para evitar la contractura y la deformidad, la terapia posfractura es necesaria para reducir los efectos de la inmovilización en la densidad osea y fuerza. La natación es el ejercicio mas recomendado. Terapia medicamentosa, bifosfonatos: son potentes inhibidores de la resorción osea, aprobador por la FDA para la prevención y tratamiento de osteoporosis, enfermedad de Paget, actualmente no existen indicaiones claras de este tipo de medicamentos el la OI, los beneficios reportados con su uso son menor frecuencias de fractures, mejoramiento de densidad osea, y reducción del dolor, los efectos e ven a los 3 o 4 años de tratamiento, la efectividad del tratamiento depende de la edad del paciente, mientras mas jóvenes, mejor efecto, aunque su utilización conlleva efectos secundarios, estos no son suficientemente adversos para descartar su utilidad. En general, se utiliza el Pamidronato por vía endovenosa, pero existen trabajos que hablan de la eficacia del Alendronato por vía oral, tratamiento que ofrece mayor comodidad de administración y menor costo para el paciente. Hormona de crecimiento: sigue en investigación,los resultados han sido muy variables. Hormona paratiroidea sintetica: no es apropiada para niños debido al riesgo de cáncer oseo, esta siendo estudiado su eficacia para adultos.
3. Pronostico en sí de la fractura: bueno para la vida y reservado a malo para la función por las complicaciones mencionadas en la pregunta numero 5, dentro de las cuales las principales son necrosis avascular, retraso en la consolidación, y en el caso de que se logre la consolidación de la fractura la coxa vara y la coxa breva.
4. Pronostico que esperarías de la patología de base: el pronóstico de la enfermedad de base depende sobre todo del tipo de osteogenesis imperfecta que presente el paciente, dentro de los mencionados, el de peor pronostico sería para el tipo II, en el cual es una manifestación desde nacimiento o in utero, con fracturas frecuentes, deformidades y problemas cardiacos y respiratorios, que no permiten la supervivencia más allá de unas pocas semanas, en el caso mensual del cual estamos opinando, el pronostico sería desde mi punto de vista, de bueno para la vida y reservado para la función, ya que la paciente muestra una clase de osteogenesis imperfecta moderada, ya que a pesar de los antecedentes de fracturas que tiene, le ha permitido llegar a los 14 años con relativamente pocas complicaciones. Ya que las fracturas que ha tenido (muñecas, codo, fémur y antebrazo) han consolidado, no menciona antecedentes de seudoartrosis o no unión, y al realizar el tratamiento quirúrgico con los tornillos canulados posterior al PAF, muestra una calidad osea adecuada ya que menciona que ya deambula con ayuda de ortesis.
...continua comentario parte 4 DR BAHENA R2
ResponderEliminar5. complicaciones de la fractura por sí misma: la principal complicación es la necrosis avascular o aséptica de la cabeza femoral, por lesión de las arterias nutricias de la cabeza, coxa vara la cual puede surgir por diversos factores, incapacidad para reducir la fractura, perdida de alineación por inmovilización adecuada o retraso de unión, necrosis aseptica y fusión prematura de la fisis de la cabeza femoral, y en este caso, la discrepancia relativa de crecimiento entre la epífisis de femur y la apófisis del trocánter mayor producirá crecimiento excesivo relativo del trocánter mayor y cuello femoral corto (coxa breva). Y por ultimo retraso y falta de unión de la fractura.
Bibliografía:
Department of health and human services USA., Guide to osteogenesis imperfecta, for pediatricians and family practice physicians., November 2007.
Dijjk, Kariminejad, Maugeri., Osteogenesis imperfecta: a review with clinical examples., Molecular Syndromology., 2011; 2:1-20.
Carbajal., Iturriaga., Osteogenesis imperfecta, revisión bibliográfica., Revista medica de Costa Rica y Centroamerica., LXIV (580) 161-165; 2007.
Roughley, Rauch, Glorieux., Osteogenesis imperfecta, clinical and molecular diversity., European Cells and materials., Vol 5, 2003, 41-47.
Herreros., Franco., Ascurra., Osteogenesis imperfecta, revisión del tema., Pediatr. (Asunción), Vol. 35; Nº 1; 2008, 33 – 37.
1.- Clasificación del osteogénesis imperfecta, y el grado que pertecenese esta paciente.
ResponderEliminarPara su clasificación se usa el sistema desarrollado por Sillence (1981) basado en criterios clínicos, radiológicos y genéticos, pero recientemente se han descubierto un total de 11 variaciones de la enfermedad, con muchos subtipos.
El Paciente pertenece a el tipo I OI es en gran medida el subtipo clínico más común, la incidencia del tipo mas benigno de la forma I se estima en 3 a 5 por 100.000. Tipo I (forma leve no deformante): Es la forma más frecuente y benigna de la enfermedad.
1. Los huesos tienen facilidad para fracturarse y la mayor parte de las fracturas se dan antes de la pubertad.
2. Estatura baja o cercana a la normalidad.
3. Tono muscular bajo.
4. La esclerótica (blanco de los ojos) tienen por lo general un tinte azulado.
5. Cara triangular.
6. Tendencia a una curvatura anormal de la columna vertebral: escoliosis. No suele haber deformidad del hueso o ésta es mínima.
7. Articulaciones flexibles (hiperlaxitud) y pies planos
8. En ocasiones los dientes son frágiles: dentinogénesis imperfecta.
9. Puede haber pérdida del oído (más frecuente entre los 20 y 30 años
10. La estructura del colágeno es normal pero es escaso.
Tipo II (forma neonatal letal). Es la forma más grave. El feto sufre numerosas fracturas durante la gestación (cráneo, extremidades, costillas, vértebras,...) y desarrolla graves deformidades óseas.
La mayoría (80 %) fallece durante las primeras semanas de vida (por insuficiencia respiratoria) y es rara la supervivencia mayor de un año.
Tipo III (forma severa no letal) Las fracturas suelen iniciarse durante la gestación o el primer año de vida. Existe un marcado retardo del crecimiento y deformidades óseas progresivas. Los pacientes están confinados a una silla de ruedas.
Tipo IV (forma moderada y deformante). Las fracturas pueden iniciarse durante la gestación o el primer año de vida, pero las deformidades y el retraso en el crecimiento son menos severos que en el tipo III y más que el tipo I. En este tipo suelen englobarse las personas con OI que no responden a la clasificación de tipo I ni tipo III.
Tipo V de Glorieux, diagnosticada en esquimales. Todos los pacientes tienen algún grado de esclerótica azul, pero solo un 25 % tendrá dentinogénesis imperfecta. Existe algun grado de laxitud articular y el 70 % tendrán deterioro auditivo.
dra sanchez r2tyo
1.- Clasificación del osteogénesis imperfecta, y el grado que pertecenese esta paciente.
ResponderEliminarPara su clasificación se usa el sistema desarrollado por Sillence (1981) basado en criterios clínicos, radiológicos y genéticos, pero recientemente se han descubierto un total de 11 variaciones de la enfermedad, con muchos subtipos.
El Paciente pertenece a el tipo I OI es en gran medida el subtipo clínico más común, la incidencia del tipo mas benigno de la forma I se estima en 3 a 5 por 100.000. Tipo I (forma leve no deformante): Es la forma más frecuente y benigna de la enfermedad.
1. Los huesos tienen facilidad para fracturarse y la mayor parte de las fracturas se dan antes de la pubertad.
2. Estatura baja o cercana a la normalidad.
3. Tono muscular bajo.
4. La esclerótica (blanco de los ojos) tienen por lo general un tinte azulado.
5. Cara triangular.
6. Tendencia a una curvatura anormal de la columna vertebral: escoliosis. No suele haber deformidad del hueso o ésta es mínima.
7. Articulaciones flexibles (hiperlaxitud) y pies planos
8. En ocasiones los dientes son frágiles: dentinogénesis imperfecta.
9. Puede haber pérdida del oído (más frecuente entre los 20 y 30 años
10. La estructura del colágeno es normal pero es escaso.
Tipo II (forma neonatal letal). Es la forma más grave. El feto sufre numerosas fracturas durante la gestación (cráneo, extremidades, costillas, vértebras,...) y desarrolla graves deformidades óseas.
La mayoría (80 %) fallece durante las primeras semanas de vida (por insuficiencia respiratoria) y es rara la supervivencia mayor de un año.
Tipo III (forma severa no letal) Las fracturas suelen iniciarse durante la gestación o el primer año de vida. Existe un marcado retardo del crecimiento y deformidades óseas progresivas. Los pacientes están confinados a una silla de ruedas.
Tipo IV (forma moderada y deformante). Las fracturas pueden iniciarse durante la gestación o el primer año de vida, pero las deformidades y el retraso en el crecimiento son menos severos que en el tipo III y más que el tipo I. En este tipo suelen englobarse las personas con OI que no responden a la clasificación de tipo I ni tipo III.
Tipo V de Glorieux, diagnosticada en esquimales. Todos los pacientes tienen algún grado de esclerótica azul, pero solo un 25 % tendrá dentinogénesis imperfecta. Existe algun grado de laxitud articular y el 70 % tendrán deterioro auditivo.
dra sanchez r2tyo
2.- tratamiento actual de la osteogénesis imperfecta.
ResponderEliminarEl tratamiento actual más novedoso consta de tres fases, una farmacológica, otra quirúrgica, y una fisioterapéutica.
El empleo de BP en esta enfermedad fue ensayado por primera vez por Devogelaer en 1987 . Este tratamiento mejora la calidad de vida a los niños afectados con OI. Sus principales beneficios son la disminución del dolor, disminución en la incidencia de fracturas y mejor movilidad corporal.
El tratamiento con pamidronato produce engrosamiento del hueso cortical y aumento del número de trabéculas sin engrosarlas.
Mecanismo de acción de los BP. Estas drogas, de gran afinidad por el tejido óseo, inhiben la actividad osteoclástica. Los BPs modernos son compuestos nitrogenados aminobisfosfonatos (pamidronato, alendronato, ibandronato, olpadronato) que disminuyen la actividad de la enzima farnesil pirofosfato sintetasa, esencial en la ruta de síntesis de mevalonato en el osteoclastos, que causa inhibición de la síntesis de farnesil pirofosfato y geranilgeranil pirofosfato, ocasionando desaparición del borde en cepillo de los osteoclastos, estimulando su apoptosis.
La administración de bifosfonatos (fármacos antirresortivos) el uso de pamidronato, bifosfonatos por vía intravenosa (Aredia o Alendronato); esto retarda la destrucción del hueso por inhibición de osteoclastos y favorece su construcción, lo produce un aumento neto de la densidad del hueso. Se aconseja tomar calcio en dosis adecuadas, ya que lo hace más fuerte y reduce las posibilidades de fractura.
En las radiografías se ve una imagen característica de la toma del pamidronato, llamada zebra line; son líneas radiopacas en la metafisis de los huesos largos, debidas al depósito del bifosfato en este lugar del hueso.
La densitometría ósea ha demostrado ser una herramienta importante para el diagnóstico y monitoreo de la densidad ósea, pues tiene un bajo costo relativo, una baja exposición a la radiación y una técnica precisa que permite el seguimiento de los pacientes.
Casi todos los investigadores han utilizado Pamidronato en dosis IV de 0.5 a 1.5/Kg. administrada en 3 días consecutivos cada 3 a 4 meses. Los resultados son casi universales: incremento de la densidad mineral ósea (BMD), disminución del Z-score, disminución del porcentaje de fracturas, disminución del dolor, mejoría de la marcha, disminución de los niveles urinarios de los marcadores de reabsorción ósea e incremento del engrosamiento de las corticales óseas en las radiografías. Histológicamente los cambios se manifiestan en incremento del grosor de la cortical y del volumen del hueso esponjoso tanto en incremento del número de trabéculas como de su grosor.
Quirúrgica
La cirugía reconstructiva se puede necesitar para corregir cualquier tipo de deformidades. Este tratamiento es importante debido a que las deformidades, como las piernas arqueadas o un problema en la columna, pueden afectar en forma considerable la capacidad de una persona para moverse o caminar.
La misión del tratamiento quirúrgico es mantener la alineación del hueso conseguida con las osteotomías, aumentar la resistencia mecánica del hueso permitir una marcha precoz y una vuelta inmediata de la actividad.
Para los niños, se necesitan unos clavos telescópicos especiales que se vayan haciendo largos con el crecimiento del paciente. Actualmente se usan unos clavos más modernos, los clavos de Fassier- Duval, que teóricamente evitan algunos tipos de deformidades que pueden producirse con otros clavos.
Fisioterapéutica
Los ejercicios de bajo impacto, como la natación, mantienen los músculos tonificados y ayudan a conservar los huesos fuertes, por lo que se deben fomentar.
Es beneficioso mantenerse en un peso adecuado, realizando una dieta nutritiva y evitando el alcohol, el taba- co, la cafeína y medicaciones que contengan esteroides, pues pueden aumentar la fragilidad del hueso.
dra sanchez r2tyo
3.-pronostico en sí de la fractura.
ResponderEliminarLas fracturas de cuello de fémur en el niño son raras. Afectan a menos del 1% de todas las fracturas del fémur en edades pediátricas. Blount en 1955 señalaba que «estas fracturas son tan poco frecuentes que nadie tiene gran experiencia en ellas».
El mecanismo de producción, a diferencia de lo que sucede en los adultos, suele ser violento (accidentes de tráfico, atropellos o caídas desde altura o de bicicleta), No obstante, cuando observamos este tipo de lesión sin un antecedente traumático importante deberemos sospechar una afectación ósea previa (quiste óseo, displasia fibrosa, osteogénesis imperfecta) .
Las fracturas del cuello femoral en el niño se clasifican según la localización anatómica de la lesión según Delbet y popularizada por Colonna en 1929 en cuatro tipos
La clasificación de Delbet
Tipo I: Transepifisiaria (con o sin luxación de la cabeza femoral)
Tipo II: Transcervical (desplazada o no desplazada)
Tipo III: Cervico – Intertrocantérica.
Tipo IV: Intertrocantérica.
Por el tipo de fractura del paciente Canale recomienda en el Tipo II: Se prefiere la fijación interna con tornillos canulados sean fracturas desplazadas o no desplazadas.
Algunos autores refieren que las fracturas tipo II de Delbet no desplazadas se tratan con
inmovilización con yeso pelvipédico que algunos lo ponen en abducción y rotación interna y en caso de que estas sean desplazadas se tratan con reducción abierta tipo Watson – Jones.
La fijación interna que se recomienda es con agujas de Kirschner convencionales lisas o roscadas, o con uno o dos tornillos canulados de distintos tipos se lleva a cabo bajo control fluoroscópico a través de una pequeña incisión lateral en aquellas. Se procurará no atravesar la físis con los tornillos, porque la metáfisis infantil, al contrario del adulto, es dura y permite un anclaje firme a la rosca distal del tornillo.
4.-pronostico que esperarías de la patología de base.
El pronostico se basan ampliamente en el tipo de OI presente y, a menudo, están relacionadas directamente con los problemas de huesos débiles y fracturas múltiples.
Pronostico a largo plazo:
1. Pérdida de la audición (común en el tipo I y III), debido a la fragilidad de los huesecillos del oído y las membranas alteradas
2. Insuficiencia cardíaca (tipo II) y valvulopatías
3. Problemas respiratorios y neumonías debido a deformidades en la pared torácica (border line en tipo II, en el resto es poco significativo).
4. Problemas con la médula espinal y lesión del tronco encefálico (impresión basilar)
5. Deformidad permanente de los huesos que pueden dejar al paciente confinado en una silla de ruedas.
dra sanchez r2tyo
5.- complicaciones de la fractura por sí misma.
ResponderEliminarLas complicaciones de estas fracturas lo que realmente amerita más atención, dentro de ellas cabe citar:
1. Osteonecrosis.- Habitualmente la necrosis se diagnostica radiográficamente dentro de los 12 meses posteriores a la lesión pero puede no ser evidente por algunos años, por lo que se recomienda monitoreo anual hasta la madurez esquelética. Entre las opciones de tratamiento se encuentran: Osteotomías femorales proximales, multiplanares y redireccionales en pacientes con osteonecrosis segmentaría de la cabeza femoral; en niños mayores y adolescentes con dolor, limitación funcional importante y colapso, se puede considerar una artrodesis.
2. coxa vara.- Definida como un ángulo cérvico-diafisiario < 120°, es la segunda complicación más frecuente en las fracturas de cadera en el niño, reportándose hasta en 30% de los casos.
3. cierre fisiarios prematuros.- Los reportes de cierres fisario prematuro varían ampliamente con un rango de incidencia de 5 al 65% de los casos. Los niños mayores y adolescentes con cierre fisario prematuro desarrollan con poca frecuencia una discrepancia en longitud significativa. Una discrepancia proyectada a la madurez esquelética menor a 2 cm puede ser manejada con un alza en el zapato si fuera necesario. Para una proyección de discrepancia en longitud ≤ 5 cm, está indicada una epifisiodesis contralateral del fémur distal y/o tibia proximal programada apropiadamente.
4. no- unión.- Es una falla en la cicatrización de la fractura después de 4 a 6 meses de tratamiento. Otras causas de no unión incluyen infección oculta en el sitio de la fractura y osteonecrosis severa del extremo proximal del fémur. La mejor opción de tratamiento es una osteotomía valguizante subtrocantérica
otras: condrolisis, infección , seudoartrosis, , discrepancia de miembros inferiores. Una fractura de cadera a nivel pediátrico debe vigilarse, no solo por ser una articulación de carga, sino también el desarrollo de la cadera por sus físis de crecimiento, por lo lábil de su cartílago y por su la difícil situación con la irrigación en este territorio.
Caso Clínico y actualización de osteogénesis imperfecta, Dr. Gustavo Valenzuela Arce, Dr. Igor Salvatierra frontanilla et al, Vol. 52 num. 1, 2007.
Tratamiento de la osteogénesis imperfecta con Bifosfonatos, Cristina Tau, Metabolismo calcio y óseo, endocrinología, Hospital de pediatría J.P Garraham, Buenos Aires, Vol. 67 num. 4 Julio- agosto 2007.
Revisión Bibliográfica sobre osteogénesis imperfecta de las publicaciones mas relevantes en los últimos 12 años, Mario Cordoves Fernández.
Osteogénesis imperfecta mosaicismo germinal o evidencia de heterogeneidad Genética. Presentación de una familia y revisión bibliográfica, Hospital pediátrico Docente << William Soler>>, Vol. 79 num. 3 julio sep 2007.
Osteogénesis imperfecta: tratamiento medico M.P. Gutiérrez Diez, Unidad de Osteogénesis I, Hospital Universitario de Getafe, Madrid España, An Pediatr (Barc) 2009, 70 ( Espec Cong1) 15:20.
Fracturas de cadera en edad pediátrica, Gary Sanabria Ávila et al, Revista Medica de Costa Rica y Centroamérica LXVII (591) 27:36, 2010.
Parker M.J Handoll HHG , Bhargara A, Tratamiento Conservador vs. Quirurgico para la fractura de cadera
Hugo Carrillo Muñoz, Fracturas de cadera en el niño, Vol. 5 num. 3 julio septiembre 2009.
L. Gubern Salisachs, El tratamiento de las fracturas intracapsulares del fémur.
dra sanchez r2tyo
Romero R2 TYO
ResponderEliminarLas osteogénesis imperfectas (OI) son un grupo de patologías genéticas hereditarias del tejido conectivo que se caracterizan por fragilidad ósea y fracturas. Las osteogénesis imperfectas se clasifican en tipos; I, II, III, IV, V y VI . Los tipos I y IV se subdividen en grupos IAyIVA,sindentina opalescente y IB y IVB,con dentina opalescente.OI tipo I es la más leve, presenta fragilidad ósea de leve a moderada, es- cleróticas azules, macrocefalia y cara triangular. El 8% de los pacientes presenta fracturas al nacimiento y el 23% a lo largo del primer año de vida. En el 35% de los casos se observa hipoacusia. Es de herencia autosómica dominante (AD) y de pronóstico en general, bueno. La severidad de la OI tipo I puede ser muy variable, desde individuos sin fracturas, hasta pacientes con múltiples fracturas La OI tipo II es la
más grave y letal puede ser AD o autosómica recesiva (AR) y se divide en tres subgrupos dependiendo de las características radiológicas: grupo II A (la más común) se presenta con huesos largos, cortos y anchos, tibia en acordeón y rosario raquítico en las costillas. La tipo II B: también con huesos largos, cortos, anchos y arrugados, pero no se observa el rosario a nivel de las costillas y hay fracturas costales. En la tipo II C se ven los huesos largos, finos y fracturados, las costillas largas, finas y en rosario (muy raro)En la OI tipo III, la fragilidad ósea tiene características de moderada a grave con deformidad progresiva de miembros, por lo que los pacientes no desarrollan marcha. Las escleróticas son azules en la infancia, pre- sentan cifoescoliosis, macrocefalia y con frecuenciadentinogénesis imperfecta e hipoacusia. La OI tipo III es de herencia AD, aunque existe una forma rara AR que es la más común entre los negros sudafricanos. La OI tipo IV presenta fragilidad ósea intermedia entre la tipo I y la tipo III, las escleróticas son normales, es AD y el pronóstico es bueno, en general.
En la OI tipo V, se observa una tendencia moderada a la fractura de huesos largos y vértebras, las escle- róticas son normales y es AD. Por ultimo, en la OI tipo VI, se ven fracturas entre los 4 y los 18 meses de vida, escleróticas normales o azul claro, no hay dentinogénesis imperfecta y sí fracturas de vértebras, aun se desconoce el modo de herenciaOI son causadas por mutaciones en los dos genes que codifican las cadenas de colágeno tipo 1; COL1A 1, localizado en el cromosoma 17 y COL1A 2, localizado en el cromosoma 7. El tipo de herencia varía de acuerdo a los tipos y subtipos de OI. La OI tipo I, resulta de mutaciones del gen COL1A 1. La OI tipo II se debe a mutaciones del gen COL1A 1 o COL1A 2, la mayoría son mutaciones esporádicas y para estos casos el riesgo de recurrencia es del 6%. En las OI tipo III y IV, se ven mutaciones del gen COL1A 1 o COL1A 2. La tipo V no se asocia a mutaciones del colágeno tipo I y en la tipo VI no se han documentado anomalías de COL1A 1 ni COL1A 2. el paciente presenta diagnostico de osteogenesis imperfecta tipo I por la evolucion durante su infancia del tipo de fracturas que ha tenido. necesitamos mas datos clinicos y una exploracion fisica completa para su diagnostico definitivo.
bibliografia:
Osteogenesis imperfectas Revisión del tema
Osteogenesis imperfecta
Herreros MB1, Franco R1, Ascurra M2
OSTEOGENESIS IMPERFECTA (OI)
ResponderEliminarLa osteogénesis u osteogenia imperfecta también conocida como enfermedad de los huesos de cristal, este fue el término difundido por Vrolik en 1849 para designar este síndrome congénito de naturaleza genética y de presentación variable.
Es una enfermedad que debilita los huesos y hace que se rompan con facilidad sin ninguna causa aparente. La osteogénesis imperfecta puede causar también otros problemas como músculos débiles, dientes quebradizos y sordera. Se estima que en los Estados Unidos, aunque se desconoce el número de personas afectadas, entre 20,000 y 50,000 personas padecen esta enfermedad.
La osteogénesis imperfecta es causada por una alteración genética en los huesos. Los genes contienen toda la información sobre nuestra herencia familiar y son la causa del parecido entre los miembros de una misma familia. Todos tenemos dos copias de cada gen: una por cada padre.
Cada uno de los genes que originan la osteogénesis imperfecta están relacionados de alguna manera con la producción de colágeno en el cuerpo. El colágeno es el material que ayuda a mantener los huesos fuertes. Cuando estos genes dejan de funcionar como deben, no se produce suficiente colágeno o el colágeno no funciona adecuadamente. Esto hace que los huesos se debiliten y se rompan con facilidad.
La mayoría de los niños heredan el gen que no funciona adecuadamente de uno de los padres. Algunos lo heredan de ambos padres. En algunos casos, ninguno de los padres le transmite el gen a su hijo. Simplemente el gen falla poco después del momento de la concepción.
Hay ocho tipos de osteogénesis imperfecta (OI). Las personas con tipo 1 tienden a tener síntomas leves. Las personas con tipos 4, 5 y 6 suelen tener síntomas moderados. Las personas con tipos 2, 3, 7 y 8 suelen tener síntomas intensos. Anteriormente, se pensaba que había 4 tipos de osteogénesis imperfecta pero los científicos descubrieron que aún los síntomas que parecen ser los mismos en un grupo de pacientes, pueden ser causados por problemas con genes diferentes. Es por esto que ahora se habla de ocho y no cuatro tipos de osteogénesis imperfecta.
La OI es una Alteración Hereditaria de la Fibra Colágena caracterizada por escleras azules ( no celestes) y marcada tendencia a fracturas debido a la osteoporosis que aparece en el 100% de los casos. Este diagnóstico es más frecuente en niños que en adultos. También tiene herencia Autosómica Dominante.
Clasificación de la OI (Clasificación de Sillence)
• Tipo I: es la forma de OI más común, que tiene herencia autosómica dominante, tiene escleras azules y pacientes con fracturas poco frecuentes, y pocas deformaciones, por lo que causa poca perdida de estatura.
• Tipo II: Este tipo también tiene Herencia autosómica dominante, es la forma letal de la enfermedad. Las escleras son azules y la muerte se debe principalmente al poco desarrollo de los pulmones debido a fracturas de las costillas.
• Tipo III: Tiene herencia autosómica dominante o recesiva, y es la forma no letal más severa. Las escleras son blancas, la facie triangular y las fracturas se acompañan comúnmente de deformaciones progresivas y baja estatura.
• Tipo IV: Tiene herencia autosómica dominante y usualmente se caracteriza por escleras blancas, baja estatura y deformidades esqueléticas que son menos severas que en el grupo III. El grupo IV es el más heterogéneo de los grupos ya que incluye a los pacientes que no cumplen con los criterios de los otros tipos..
• Tipo V: se caracteriza por callos óseos hipertróficos, a veces diagnosticados erróneamente, como osteosarcomas, y por osificación de las membranas ínter óseas. El tipo V no parece relacionase con los genes COL1A1 o COL1A2.
No hay una prueba específica que permita diagnosticar la osteogénesis imperfecta. Para hacer el diagnóstico, los médicos utilizan:
• antecedentes médicos familiares,
• antecedentes médicos del paciente,
• examen físico,
• radiografías.
Aunque no hay una cura para la osteogénesis imperfecta, se pueden aliviar los síntomas. Los tratamientos para la osteogénesis imperfecta pueden incluir:
ResponderEliminar• tratamiento de fracturas,
• tratamiento de dientes quebradizos,
• medicamentos para aliviar el dolor,
• fisioterapia,
• el uso de sillas de rueda, corsés
ortopédicos y otros aparatos,
• cirugía.
Un tipo de cirugía es el enclavado de los huesos. Se les colocan clavos a los huesos largos para:
• fortalecer los huesos,
• corregir y detener las malformaciones de los huesos,
• prevenir malformaciones de los huesos.
Llevar un estilo de vida saludable también ayuda a las personas que tienen osteogénesis imperfecta. Usted puede ayudar a prevenir que se le rompan los huesos y a mantenerse saludable si:
• hace ejercicio físico (natación, terapia acuática, caminar),
• mantiene un peso saludable,
• mantiene una dieta equilibrada,
• no fuma,
• no toma muchas bebidas alcohólicas ni con cafeína,
• no toma medicamentos esteroides.
Recibir un tratamiento adecuado ayuda a los niños y a los adultos que tienen osteogénesis imperfecta a:
• mantenerse activos,
• aumentar la densidad ósea,
• mantener los músculos fuertes.
Un soporte intramedular mediante varillas metálicas debe ser considerado como tratamiento de los casos graves con fracturas múltiples y un óptimo manejo ortopédico. Recientemente, ha sido comprobado que la calcitonina administrada a largo plazo, puede favorecer la disminución en la frecuencia de fracturas. También, el fluoruro, al producir un cristal más fuerte de fosfato de calcio, puede ser benéfico. (OI Tipo I). Con la producción de hormonas sexuales en la adolescencia generalmente hay una mejoría parcial.
El objetivo del mismo es proveer independencia máxima y movilidad. Las complicaciones mayores de la dentinogénesis imperfecta pueden ser tratadas cubriendo los dientes por materiales sólidos. La pérdida de audición puede ser manejada de forma conservadora, aunque frecuentemente se requiere cirugía para reemplazar los huesos osiculares (OI tipo II y III)
El objetivo de los cuidados médicos es conservar al paciente lo más cómodo posible y ayudarle a desarrollar actividades de la vida diaria. El evitar las fracturas e infecciones es muy importante en estos niños, la calidad de los huesos aumenta con la actividad muscular , por lo que debe ser estimulada y mantener lo menos posible la inmovilización rígida. Se ha utilizado la administración cíclica de Pamidronato para disminuir la incidencia de fracturas e incrementar la densidad del hueso. Los cuidados quirúrgicos se centran en la corrección de deformidades graves y el manejo de las fracturas a repetición mediante el empleo de fijación intramedular y ortesis. Igualmente, es esencial la educación familiar y en el entorno del niño para que éste se logre integrar adecuadamente a su rutina, el control con genetista es trascendental en caso que se tenga el deseo de embarazo.
HALLAZGOS RADIOLOGICOS Y PRONOSTICO SEGÚN TIPO
TIPO HALLAZGOS RADIOLOGICOS PRONOSTICO
AI
BI Osteopenia generalizada, vértebras en forma pez, fracturas y deformidades, huesos delgados, huesos wormianos múltiples, Platispondilia de La expectativa de vida es similar a la población en general
Se ha observado expectativas de vida disminuidas
II Fracturas múltiples en costillas en forma arrosariada, Osteopenia difusa en cara y cráneo, huesos largos en acordeón ,fracturas y deformidades La mayoría mueren antes del primer año de vida.
III Metafisis qyuisticas fracturas y deformidades, osteopenia progresiva, huesos wormianos. La expectativa de vida se puede ver reducida por factores como Infecciones respiratorias y fracturas craneales.
IV Osteopenia generalizada, menos fracturas, deformidad progresiva, huesos delgados. Se ha observado expectativas de vida disminuida.
Ferra R2 / PARTE I
ResponderEliminar1.- Clasificación del osteogénesis imperfecta, y el grado que pertenece esta paciente.
Las osteogénesis imperfectas (OI) son un grupo de patologías genéticas hereditarias del tejido conectivo causadas por mutaciones en los dos genes que codifican las cadenas de colágeno tipo 1; COL1A 1, localizado en el cromosoma 17 y COL1A 2, localizado en el cromosoma 7. Se clasifican en tipos:
Tipo I (leve)
Presenta fragilidad ósea de leve a moderada, escleróticas azules, macrocefalia y cara triangular. El 8% de los pacientes presenta fracturas al nacimiento y el 23% a lo largo del primer año de vida. En el 35% de los casos se observa hipoacusia. Es de herencia autosómica dominante (AD) y de pronóstico en general, bueno. Se subdivide en grupo I A, sin dentina opalescente y I B, con dentina opalescente.
Tipo II (forma letal perinatal)
Es la más grave, en general letal, puede ser AD o autosómica recesiva (AR) y se divide en tres subgrupos dependiendo de las características radiológicas:
• Grupo II A (la más común) se presenta con huesos largos, cortos y anchos, tibia en acordeón y rosario raquítico en las costillas.
• Grupo II B: también con huesos largos, cortos, anchos y arrugados, pero no se observa el rosario a nivel de las costillas y hay fracturas costales.
• Grupo II C se ven los huesos largos, finos y fracturados, las costillas largas, finas y en rosario (muy raro).
Tipo III (forma deformante progresiva)
la fragilidad ósea tiene características de moderada a grave con deformidad progresiva de miembros, por lo que los pacientes no desarrollan marcha. Las escleróticas son azules en la infancia, presentan cifoescoliosis, macrocefalia y con frecuencia, dentinogénesis imperfecta e hipoacusia. La OI tipo III es de herencia AD, aunque existe una forma rara AR que es la más común entre los negros sudafricanos
Tipo IV (forma moderada)
presenta fragilidad ósea intermedia entre la tipo I y la tipo III, las escleróticas son normales, es AD y el pronóstico es bueno, en general. Se subdivide en grupo IV A, sin dentina opalescente y IV B, asociada a dentinogénesis imperfecta.
Tipo V
De herencia AD se observa una tendencia moderada a la fractura de huesos largos y vértebras. Existe limitación de la prono-supinación del antebrazo, laxitud ligamentosa y formación de callos hiperplásicos en las fracturas. No se alteran las escleras ni la dentinogénesis..
Tipo VI
se ven fracturas entre los 4 y los 18 meses de vida, escleróticas normales o azul claro, no hay dentinogénesis imperfecta y sí fracturas de vértebras, aun se desconoce el modo de herencia. Presenta escoliosis y se distingue sólo histológicamente por la acumulación de osteoide en el tejido óseo
En este caso en particular, se aportan pocos datos para realizar un diagnostico certero. No se menciona si cursa con talla baja, deformidades en extremidades o incluso la coloración de las escleras. Sin embargo, concluyo que la paciente pertenece al tipo I de las OI debido a que es la más leve y actualmente tiene 14 años a pesar de cursar con fragilidad ósea.
Ferra R2 / PARTE II
ResponderEliminar2.- tratamiento actual de la osteogénesis imperfecta.
No existe ningún tratamiento eficaz, curativo de la OI. El objetivo de los cuidados médicos es conservar al paciente lo más cómodo posible y ayudarle a desarrollar actividades de la vida diaria. El tratamiento en la actualidad es sintomático y debe enfocarse de manera multidisciplinaria. Los mejores resultados se han conseguido con hormona de crecimiento (GH) y bifosfonatos asociados a fisioterapia temprana.
La GH actúa directamente y a través de los factores de crecimiento (IGF) estimulando la proliferación celular (osteoblastos) y la síntesis de matriz extracelular (colágeno, osteocalcina y otras proteínas), facilitando la aposición y mineralización ósea. La GH actúa también indirectamente aumentando la fuerza y la masa muscular, beneficiando la ganancia de masa ósea. La GH sí estaría indicada en OI con defecto cuantitativo en la síntesis de colágeno tipo I, que sea estructuralmente normal (formas leves o tipo I). No estaría indicado, sin embargo, en OI con alteración estructural del colágeno I, es decir, las formas más graves (sobre todo la tipo III), porque se produciría mayor cantidad de colágeno anómalo.
Los bifosfonatos son fármacos que se acumulan en el hueso y se adsorben a la superficie de los cristales de hidroxiapatita de fosfato cálcico de la matriz ósea, reduciendo la solubilidad de dicha matriz y la hacen más resistente a la acción de los osteoclastos. El pamidronato es un bifosfonato usado por vía intravenosa, que actúa como un potente inhibidor de la resorción ósea osteoclástica. Con este tratamiento se debe dar un aporte adecuado de calcio oral y de vitamina D3. Así mismo, existen trabajos que hablan de la eficacia del Alendronato por vía oral, tratamiento que ofrece mayor comodidad de administración y menor costo para el paciente.
La fisioterapia, la rehabilitación y las cirugías ortopédicas son complementos adicionales del tratamiento de la OI. Con la actividad física se evitan las contracturas musculares y la pérdida ósea inducida por la inmovilización. Se utilizan aparatos ortopédicos (ortesis) para proteger los miembros inferiores en las primeras etapas de movilización. Los programas de ejercicios físicos (especialmente la natación), son muy positivos; se recomienda además el uso de colchones especiales para facilitar la movilidad del niño en la cama
Por lo tanto, un tratamiento integral de la OI debe sostenerse fundamentalmente en 3 pilares: tratamiento farmacológico, ortopédico y rehabilitador y acompañarse además, según las necesidades del paciente, de seguimiento por otros especialistas como el odontólogo, psicólogo, endocrinólogo, cardiólogo, otorrinolaringólogo, etc.
Ferra R2 / PARTE III
ResponderEliminar3.-pronostico en sí de la fractura.
En niños con huesos anormales un mecanismo de baja energía también puede producir una fractura de la cadera. Comparadas con otras lesiones esqueléticas pediátricas, las fracturas de cadera se asocian con altos índices de complicaciones y evolución desfavorable, las más comunes: osteonecrosis, no unión o consolidación viciosa.
La clasificación más ampliamente utilizada es la de Delbet-Colonna. Esta clasificación describe cuatro tipos de fractura en base a su localización anatómica;
Tipo I. Fracturas transfisarias. Es una ruptura de la fisis femoral proximal equivalente a una lesión tipo I de Salter-Harris. Es la menos común de los cuatro tipos. Puede cursar con o sin luxación de la epífisis del acetábulo (IA, IB).
Tipo II. Fracturas transcervicales. Constituyen el 50% de todas las fracturas de cadera y son el tipo más común de fractura de cadera en el niño.
Tipo III. Fracturas cervicotrocantéricas. Se conocen también con fracturas basicervicales y son el segundo tipo más frecuente de fractura de cadera en el niño (25 a 30%).
Tipo IV. Fracturas intertrocantéricas. Son menos comunes constituyendo del 6 al 15% de las fracturas de cadera en el niño
Recientemente se ha demostrado que el tipo de fractura y la edad en el momento de la lesión son los mejores parámetros para la predicción de osteonecrosis. Las fracturas tipo I, II y III en ese mismo orden, son más susceptibles de presentar osteonecrosis que las fracturas tipo IV Las fracturas tipo IB tienen la incidencia más alta de necrosis (hasta 100% en algunas series).
Los niños mayores desarrollan más frecuentemente osteonecrosis debido a la imposibilidad de revascularizar la cabeza femoral.
Enfocándonos a la paciente del caso, considero que tiene un pronóstico de reservado a malo para la función, ya que cursa con una fractura tipo II de Delbet-Colonna (transcervical) que conlleva hasta un 50% de probabilidad de osteonecrosis.
4.-pronostico que esperarías de la patología de base.
Las osteogénesis imperfectas constituyen un grupo de enfermedades relativamente frecuentes, en algunos casos letales y en otros muy invalidantes; el comportamiento clínico se corresponde ante todo con la mutación genética que haya producido la enfermedad cuyo diagnóstico, manejo y tratamiento va encaminado a limitar las patologías asociadas: talla baja, pérdida de la audición, escoliosis y/o cifosis, deformidades esqueléticas invalidantes, dificultad respiratoria, cardiopatía por valvulopatías asociadas, y a nivel neurológico, puede ocurrir una invaginación basilar como complicación.
Existen otros síndromes que cursan con OI, como son:
OI con microcefalia y cataratas
OI con atrofia óptica, retinopatía y retardo psicomotor severo
OI – Ehlers Danlos
OI con craneosinostosis y proptosis ocular (síndrome Cole-Carpenter)
OI con contracturas articulares (síndrome Bruck)
Ya que la paciente del caso mensual, cursa aparentemente con OI tipo I, se espera un pronóstico en general bueno con el tratamiento apropiado, basado en el manejo farmacológico, fisioterapia y tratamiento ortopédico correspondiente (tanto para manejo de las fracturas, como de las deformidades propias). Así mismo, es importante educar a los padres sobre la enfermedad y el manejo interdisciplinario por los especialistas necesarios.
Ferra R2 / PARTE IV
ResponderEliminar5.- complicaciones de la fractura por sí misma..
Osteonecrosis
Es la más común de las complicaciones de las fracturas de cadera en el niño. La interrupción del flujo sanguíneo puede ser ocasionada por acodamiento de los vasos a consecuencia del desplazamiento de la fractura o por laceración directa de los vasos sanguíneos por fragmentos fracturarios. Cualquiera de los dos mecanismos puede llevar a ruptura vascular, trombosis e isquemia epifisaria femoral. Otra causa potencial de isquemia es la oclusión de los vasos que irrigan el fémur proximal por aumento de la presión intracapsular secundaria a sangrado en el sitio de la fractura con la cápsula articular íntegra. Con base en estos mecanismos propuestos, la reducción y fijación estable urgente, combinadas con descompresión capsular, pueden reducir la posibilidad de osteonecrosis. Habitualmente la necrosis se diagnostica radiográficamente dentro de los 12 meses posteriores a la lesión pero puede no ser evidente por algunos años, por lo que se recomienda monitoreo anual hasta la madurez esquelética.
Entre las opciones de tratamiento se encuentran: Osteotomías femorales proximales, multiplanares y redireccionales en pacientes con osteonecrosis segmentaria de la cabeza femoral; en niños mayores y adolescentes con dolor, limitación funcional importante y colapso, se puede considerar una artrodesis; la artroplastia total de cadera es la mejor opción en adultos con artritis severa secundaria a osteonecrosis.
Coxa vara
Definida como un ángulo cervico-diafisario < 120°, es la segunda complicación más frecuente en las fracturas de cadera en el niño, reportándose hasta en 30% de los casos. Se presenta después de fracturas tipo I, II y III y es el resultado de deformidad progresiva de fracturas no desplazadas o de pérdida de la reducción de fracturas manejadas con o sin fijación. La reducción anatómica con fijación estable es el mejor método para prevenir esta complicación
Cierre fisario prematuro
Los reportes de cierres fisario prematuro varían ampliamente con un rango de incidencia de 5 al 65% de los casos. Los posibles mecanismos para esta alteración de crecimiento del fémur proximal son, trauma directo a la fisis y daño al flujo sanguíneo, ya sea por la fractura misma o por su tratamiento. El cierre fisario prematuro puede ocasionar coxa vara y coxa valga (ángulo cervico-diafisario > 150°). Debido a que la fisis femoral proximal contribuye solamente al 15% de la longitud global de la extremidad o aproximadamente 3 mm por año de crecimiento, el cierre completo fisario en niños muy pequeños puede resultar en una discrepancia significativa (> 2 cm) de la longitud de la extremidad. Los niños mayores y adolescentes con cierre fisario prematuro desarrollan con poca frecuencia una discrepancia en longitud significativa. Una discrepancia proyectada a la madurez esquelética menor a 2 cm puede ser manejada con un alza en el zapato si fuera necesario. Para una proyección de discrepancia en longitud ≤ 5 cm, está indicada una epifisiodesis contralateral del fémur distal y/o tibia proximal.
Ferra R2 / PARTE V
ResponderEliminarNo unión
Es una falla en la cicatrización de la fractura después de 4 a 6 meses de tratamiento. Se ha reportado en 1.6 a 10% de los casos. Las fracturas tipo II y III que son tratadas con una espica de yeso o sin fijación, aquellas que no son reducidas en forma anatómica y las manejadas con fijación fallida o inadecuada, tienen más probabilidades de presentar no unión. Otras causas de no unión incluyen infección oculta en el sitio de la fractura y osteonecrosis severa del extremo proximal del fémur. La mejor opción de tratamiento es una osteotomía valguizante subtrocantérica. Este procedimiento convierte las fuerzas cizallantes en esfuerzos en compresión que promueven la cicatrización de la fractura; no se requiere injerto óseo.
Condrólisis
La condrólisis de la cabeza femoral es una complicación poco común que es vista primariamente en asociación con osteonecrosis y se manifiesta con restricción de la movilidad de la cadera, coxalgia, y disminución radiográfica del espacio articular. Probablemente es causada por una deficiencia en la circulación del cartílago articular de la cabeza femoral.
Infección
La infección postoperatoria se presenta en menos del 1% de todos los casos, es una complicación rara de las fracturas de la cadera en los niños. Se ha reportado después de reducción abierta, así como después de reducción cerrada con fijación percutánea. La evolución puede modificarse si se diagnostica oportunamente, se inicia terapia con antibióticos intravenosos, y se efectúa una desbridación extensa de la herida. La fijación debe mantenerse siempre que sea posible hasta que la fractura cicatrice. A pesar de un tratamiento adecuado, las infecciones profundas de la herida y la osteomielitis después del tratamiento de las fracturas de la cadera pueden condicionar evoluciones tórpidas que conducen a osteonecrosis, cierre fisario prematuro y condrólisis.
BIBLIOGRAFIA
- OSTEOGENESIS IMPERFECTA. Herreros MB1, Franco R1, Ascurra M2
Pediatr. (Asunción), Vol. 35; Nº 1; 2008
- ACTUALIZACIÓN EN OSTEOGÉNESIS IMPERFECTA. Dra. Alina García García.
- TRATAMIENTO DE LA OSTEOGÉNESIS IMPERFECTA. R. Gracia Bouthelier e I. González Casado
Anales españoles de pediatría. Vol. 56, suplemento 4, 2002
- TRATAMIENTO DE OSTEOGENESIS IMPERFECTA CON BISFOSFONATOS. Cristina tau
Medicina (Buenos Aires) 2007; 67: 389-395
- FRACTURAS DE CADERA EN EL NIÑO. Hugo Carrillo Muñoz
Ortho-tips Vol. 5 No. 3 2009
Dr. Aldo Bauza R2 TYO
ResponderEliminar1.- Clasificación del osteogénesis imperfecta, y el grado que pertecenese esta paciente.
Las osteogénesis imperfectas (OI) son un grupo de patologías genéticas hereditarias del tejido conectivo que se caracterizan por fragilidad ósea y fracturas. Las osteogénesis imperfectas se clasifican en tipos; I, II, III, IV, V y VI (1). Los tipos I y IV se subdividen en grupos I A y IV A, sin dentina opalescente y I B y IV B, con dentina opalescente (1-3).
Tipo I es la más leve, presenta fragilidad ósea de leve a moderada, escleróticas azules, macrocefalia y cara triangular. El 8% de los pacientes presenta fracturas al nacimiento y el 23% a lo largo del primer año de vida. En el 35% de los casos se observa hipoacusia. Es de herencia autosómica dominante (AD) y de pronóstico en general, bueno. La severidad de la OI tipo I puede ser muy variable, desde individuos sin fracturas, hasta pacientes con múltiples fracturas
Tipo II es la más grave, en general letal, puede ser AD o autosómica recesiva (AR) y se divide en tres subgrupos dependiendo de las características radiológicas: grupo II A (la más común) se presenta con huesos largos, cortos y anchos, tibia en acordeón y rosario raquítico en las costillas. (Fig. 3 y 4). La tipo II B: también con huesos largos, cortos, anchos y arrugados, pero no se observa el rosario a nivel de las costillas y hay fracturas costales. En la tipo II C se ven los huesos largos, finos y fracturados, las costillas largas, finas y en rosario (muy raro).
Tipo III, la fragilidad ósea tiene características de moderada a grave con deformidad progresiva de miembros, por lo que los pacientes no desarrollan marcha. Las escleróticas son azules en la infancia, presentan cifoescoliosis, macrocefalia y con frecuencia, dentinogénesis imperfecta e hipoacusia. La OI tipo III es de herencia AD, aunque existe una forma rara AR que es la más común entre los negros sudafricanos.
Tipo IV presenta fragilidad ósea intermedia entre la tipo I y la tipo III, las escleróticas son normales, es AD y el pronóstico es bueno, en general.
Tipo V, se observa una tendencia moderada a la fractura de huesos largos y vértebras, las escleras son normales y es AD.
Tipo VI, se ven fracturas entre los 4 y los 18 meses de vida, escleróticas normales o azul claro, no hay dentinogénesis imperfecta y sí fracturas de vértebras, aun se desconoce el modo de herencia.
Con los datos clínicos que se mencionan en el caso clínico, es difícil precisar el tipo ya que no presenta en la exploración física datos relevantes como el color de las escleras ni la forma de su tórax, parece ser una de tipo leve a moderado, la clasificaría como una V.
segunda parte..
ResponderEliminarDr. Aldo Bauza R2 TYO
2.- tratamiento actual de la osteogénesis imperfecta.
Pamidronato. Entre los bisfosfonatos que se utilizan como terapia de las OI, el pamidronato endovenoso es el mejor estudiado. En los pacientes pediátricos con OI, el tratamiento disminuye el número de fracturas, mejora la movilidad y por consiguiente, la calidad de vida. Durante el tratamiento, las radiografías muestran bandas densas metafisarias (cartílago calcificado que es reemplazado progresivamente por tejido óseo). Las infusiones son bien toleradas, a pesar de la fase de reacción inicial, que incluye fiebre, disminución transitoria de la calcemia, en general irrelevante, y del recuento de leucocitos. Se ha sugerido como pretratamiento ibuprofeno o acetaminofeno, para disminuir la ocurrencia de efectos secundarios. Durante el tratamiento prolongado, la curación de las osteotomías es lenta pero la reparación de las fracturas es normal. La mejor calidad de vida reside en el incremento de la fuerza muscular.
Durante la terapia con BP endovenoso el crecimiento no se altera, y al contrario, se estimula. La remodelación ósea disminuye pero se mantiene siempre entre valores normales.
El modo de administración y dosis es variado. Hay estudios realizados con dosis de 10 mg/m2/día, en ciclos de 3 días cada 3 meses observándose disminución de la frecuencia de fracturas de miembros superiores pero no de los inferiores, y mejoría de altura de los cuerpos vertebrales en niños con OI tipos III y IV. La respuesta es variable ya que en algunos pacientes no se observaron modificaciones de la función motora, de la fuerza muscular ni disminución del dolor.
Con dosis de 6.8 mg/kg/año, en ciclos de 3 días con intervalos de 4-6 meses de intervalo, en 30 niños con OI y de 1.3 a 5 años de tratamiento, Glorieux y col. informaron aumento de tamaño de cuerpos vertebrales, un aumento anual de 41% de masa ósea lumbar, disminución del número de fracturas, mejoría en la movilidad y ambulación y alivio de los dolores óseos.
En un estudio aún inédito, hemos observado en 21 niños con OI (12 de Tipo I, 4 de Tipo III y 5 de Tipo IV) tratados con pamidronato oral durante 1 año, un aumento de la masa ósea lumbar de 23% y disminución del número de fracturas de 1.8 a 0.86 por año. En otro estudio tambien inédito43, hemos observado en 11 niños con OI tipo I, III y IV, tratados 2 años con pamidronato endovenoso cíclico a 0.75 a 1 mg/kg/día, 3 días cada 3- 4 meses, un aumento de la densidad mineral ósea lumbar de 33% en el primer año seguido de 12% en el segundo año de tratamiento, una disminución de la frecuencia de fracturas y mejor calidad de vida de los pacientes por la mejor movilidad.
El pamidronato endovenoso a razón de 30 mg/m2/mes durante 12 meses y cada dos meses en un segundo año, fue eficiente en niños y púberes con OI. Un estudio realizado en 30 niños y adolescentes con OI tipo I (18 prepúberes de 2.6 a 13.2 años y 12 púberes de 12.8 -15 años) mostró que los prepúberes exhibieron una mayor respuesta al tratamiento aunque todos presentaban fracturas y/o aplastamientos vertebrales y baja masa ósea (DMO) lumbar y de cuerpo entero ( Z-score ³ 2). La talla aumentó igual para los dos grupos y el tratamiento fue suspendido cuando la DMO alcanzó un valor normal. Trabajos previos señalan que dosis de 1 mg/kg, como máximo 30 mg en una única infusión, también disminuyen el riesgo de fracturas. Con dosis 9 mg/kg/año o con 3-4 mg/kg/año, se han observado buen incremento de masa ósea lumbar y disminución del número de fracturas.
Los efectos secundarios sobre el metabolismo óseo son la caída de la calcemia más intensa luego del primer ciclo, y el aumento concomitante de los niveles de hormona paratiroidea. En el tratamiento prolongado también se ha observado disminución de marcadores de reabsorción ósea y en forma más pronunciada que en niños normales.
tercera parte
ResponderEliminarDr.Aldo Bauza R2 TYO
El tratamiento prolongado analizado por histomorfometría, mostró incremento de la masa ósea con aumento de espesor del hueso cortical y del número de las trabéculas. Como efectos adversos se han señalado una marcada disminución de la remodelación ósea y un aumento de cantidad de tejido residual cartilaginoso calcificado.
3.-pronostico en sí de la fractura.
Malo por la localización, el mecanismo de lesión, y por presentar una patología de base que complica la consolidación.
4.-pronostico que esperarías de la patología de base.
Bueno para la paciente por la edad de aparición y porque no presenta síntomas de una ontogénesis imperfecta de alto grado.
5.- complicaciones de la fractura por sí misma.
Alteración de la marcha, artrosis, coxa vara, necrosis avascular.
Bibliografía.
1. Las Osteogenesis imperfectas: revisión del tema Osteogenesis imperfecta. Herreros MB, Franco MB, Ascurra MB Instituto Nacional de Protección a Personas Excepcionales (INPRO), Instituto de Investigaciones en Ciencias de la Salud (IICS).
2. Tratamiento de osteogénesis imperfecta con bisfosfonatos, Cristina Tau, Metabolismo Cálcico y Oseo, Endocrinología, Hospital de Pediatría J. P. Garrahan, Buenos Aires
3. Vázquez Jesús G, Zafra de la Rosa GF. Atlas: diagnostico De Síndromes Genéticos. Mexico: Manual Moderno; 1999
4. Cassidy Suzanne B, Allanson Judith E. Management Of Genetic Syndromes. 2nd ed. New Jersey: Wiley- Liss; 2005.
5. Di Meglio L, Ford L, McClintock C, Peacock M. Intravenous pamidronate treatment of children under 36 months of age with osteogenesis imperfecta. Bone. 2004;35(5):1038-45
Caso clínico mensual abril II
ResponderEliminarJesús Manuel Herrera León
2º año ortopedia.
1.- Clasificación del osteogénesis imperfecta y el grado que pertenece está paciente.
• Tipo I es la más leve, presenta fragilidad ósea de leve a moderada, escleróticas azules, macrocefalia y cara triangular. El 8% de los pacientes presenta fracturas al nacimiento y el 23% a lo largo del primer año de vida. En el 35% de los casos se observa hipoacusia, pronostico bueno y de herencia autosómica dominante. La severidad puede ser muy variable, desde individuos sin fracturas, hasta pacientes con múltiples fracturas.
• La OI tipo II es la más grave, en general letal, puede ser autosómica dominante o recesiva y se divide en tres subgrupos dependiendo de las características radiológicas: grupo II A (la más común) se presenta con huesos largos, cortos y anchos, tibia en acordeón y rosario raquítico en las costillas. La tipo II B: también con huesos largos, cortos, anchos y arrugados, pero no se observa el rosario a nivel de las costillas y hay fracturas costales. En la tipo II C se ven los huesos largos, finos y fracturados, las costillas largas, finas y en rosario.
• En la OI tipo III, la fragilidad ósea tiene características de moderada a grave con deformidad progresiva de miembros, por lo que los pacientes no desarrollan marcha. Las escleróticas son azules en la infancia, presentan cifoescoliosis, macrocefalia y con frecuencia, dentinogénesis imperfecta e hipoacusia. La OI tipo III es de herencia AD, aunque existe una forma rara AR que es la más común entre los negros sudafricanos.
• La OI tipo IV presenta fragilidad ósea intermedia entre la tipo I y la tipo III, las escleróticas son normales, es AD y el pronóstico es bueno.
• En la OI tipo V, se observa una tendencia moderada a la fractura de huesos largos y vértebras, las escleróticas son normales y es AD.
• Por último, en la OI tipo VI, se ven fracturas entre los 4 y los 18 meses de vida, escleróticas normales o azul claro, no hay dentinogénesis imperfecta y sí fracturas de vértebras.
• De acuerdo a las características clínicas de la paciente, aunque faltan muchos datos para especificar en qué tipo esta, se puede establecer en el tipo I por la edad, antecedente de fracturas múltiples de huesos largos y herencia autosómica dominante.
2. tratamiento actual de la osteogénesis imperfecta.
Tratamiento precoz de las fracturas, bifosfonatos (pirofosfatos inorgánicos) su uso debe ser reservado para casos con síntomas severos en las OI tipo III y IV. Se ha reportado aumento de la densidad ósea, disminución del número de fracturas y del dolor y mejoría en el manejo ambulatorio del paciente. También se reportó aumento del área vertebral. En general, se utiliza el Pamidronato por vía endovenosa o Alendronato por vía oral. A nivel neurológico, puede ocurrir una invaginación basilar como complicación, por lo tanto, se impone la realización de tomografías computarizadas de cráneo de control.
3. Pronostico en sí de la fractura.
Es un tipo de fractura tipo II de acuerdo a la clasificación de Delbert de las fracturas de cadera pediátrica por lo tanto se producirá osteonecrosis en el 50% de los casos.
continuacion de caso clinico II abril
ResponderEliminarjesus Manuel Herrera León
2o año ortopedia
4. Pronostico de la patología de base.
Es importante establecer a detalle las características clínicas de nuestro paciente en sí, sin embargo de acuerdo a las características clínicas y antecedentes como edad, fracturas ya tratadas con anterioridad. Se estable que pronóstico de vida para este tipo de paciente es igual que al de la población en general.
5. complicaciones de la fractura por sí misma.
Evolución a coxa vara la incidencia es del 20% secundaria a una reducción inadecuada.
Seudoartrosis, incidencia del 10% y se debe a una reducción o una fijación interna inadecuada. Puede requerir una osteotomía en valgo con o sin injerto óseo.
Cierre prematuro de la fisis. Incidencia del 60% aumenta con la penetración del clavo en la fisis. Puede provocar un acortamiento femoral, coxa vara y cuello femoral corto. La epífisis femoral proximal contribuye solo al 15% del crecimiento de toda la extremidad inferior. La presencia de un cierre prematuro d la fisis asociado a una osteonecrosis pueden provocar discrepancias entre la longitud de las piernas.
Osteonecrosis incidencia global del 40% se relaciona directamente con el desplazameinto inicial de la fractura y su localización.
Bibliografía
1. P.Justin, E. McCarthy, P. Sponseller. Bone Mineral Density Deficiency in Children. J Am Acad Orthop Surg 2002;10:57-66
2. Byers P., et al. Genetic evaluation of suspected osteogenesis imperfecta (OI) Genetics In Medicine:2006; 8(6): 383-88
3. Rauch F, Glorieux F., Osteogenesis imperfecta. Lancet 2004; 363:1377-85
4. Byers P., et al Osteogénesis imperfecta Annu. Rev. Med.2002.43:269-82
5. Sillence DO, Senn A, Danks DM. Genetic heterogeneity in osteogenesis imperfecta. J Med Genet 2006; 16: 101–16.
6. Glorieux FH. Et al. Type V osteogenesis imperfecta: a new form of brittle bone disease. J Bone Miner Res. 2000. 15:1650-58
7. Glorieux FH. Et al. Ostegenesis imperfecta type VI: a form of britlle bone disease with a mineralization defect. J Bone Miner
Res.2002. 17:30-38
8. Ward LM., et al. Osteogenesis imprefecta type VII: an autosomal recessive form of brittle bone disease. Bone. 2002. 31:12-18
9. Mininder S. Kocher, MD, and Frederic Shapiro, MD. J Am Acad Orthop Surg; 6:225-236.
10. Falvo KA, et al.: Osteogenesis Imperfecta: Clinical Evaluation and Management. J. Bone Joint Surg. Am. 56:783-793, 2003.
CASO MENSUAL DE HOSPITAL DE XOCO
ResponderEliminarDR MILIAN R2TYO
Preguntas:
1.- Clasificación del osteogénesis imperfecta, y el grado que pertecenese esta paciente.
La OI tipo I es la más leve, presenta fragilidad ósea de leve a moderada, escleróticas azules, macrocefalia y cara triangular. El 8% de los pacientes presenta fracturas al nacimiento y el 23% a lo largo del primer año de vida. En el 35% de los casos se observa hipoacusia. Es de herencia Autosómica dominante (AD) y de pronóstico en general, bueno. La severidad de la OI tipo I puede ser muy variable, desde individuos sin fracturas, hasta pacientes con múltiples fracturas.
La OI tipo II es la más grave, en general letal, puede ser AD o autosómica recesiva (AR) y se divide
en tres subgrupos dependiendo de las características radiológicas: grupo II A (la más común) se presenta con huesos largos, cortos y anchos, tibia en acordeón y rosario raquítico en las costillas.
La tipo II B: también con huesos largos, cortos, anchos y arrugados, pero no se observa el rosario a nivel de las costillas y hay fracturas costales. En la tipo II C se ven los huesos largos, finos y fracturados, las costillas largas, finas y en rosario (muy raro).
En la OI tipo III, la fragilidad ósea tiene características de moderada a grave con deformidad progresiva de miembros, por lo que los pacientes no desarrollan marcha. Las escleróticas son azules en la infancia, presentan cifoescoliosis, macrocefalia y con frecuencia, dentinogénesis imperfecta e hipoacusia. La OI tipo III es de herencia AD, aunque existe una forma rara AR que es la más común entre los negros sudafricanos.
La OI tipo IV presenta fragilidad ósea intermedia entre la tipo I y la tipo III, las escleróticas son normales, es AD y el pronóstico es bueno, en general.En la OI tipo V, se observa una tendencia moderada a la fractura de huesos largos y vértebras, las escleróticas son normales y es AD.
Por último, en la OI tipo VI, se ven fracturas entre los 4 y los 18 meses de vida, escleróticas normales o azul claro, no hay dentinogénesis imperfecta y sí fracturas de vértebras, aun se desconoce el modo de herencia.
La paciente se encuentra en el tipo V.
2.- tratamiento actual de la osteogénesis imperfecta.
La actual literatura médica está repleta de series de tratamiento satisfactorio con bifosfonatos, de tal forma que son ampliamente usados para el tratamiento de OI en niños, adolescentes y adultos15. Casi todos los investigadores han utilizado Pamidronato en dosis IV de 0.5 a 1.5/kg administrada en 3 días consecutivos cada 3 a 4 meses. Los resultados son casi universales: incremento de la densidad mineral ósea (BMD), disminución del Z-score, disminución del porcentaje de fracturas, disminución del dolor, mejoría de la marcha, disminución de los niveles urinarios de los marcadores de reabsorción ósea e incremento del engrosamiento de las corticales óseas en las radiografías. Histológicamente los cambios se manifiestan en incremento del grosor de la cortical y del volumen del hueso esponjoso tanto en incremento del número de trabéculas como de su grosor. Casi todos los investigadores incluyen en su tratamiento niños mayores de 3 años hasta pacientes adultos y los resultados son satisfactorios al margen de la edad.
Todos los datos indican que los cambios observados reflejan la eficacia de la droga más que la evolución natural de la enfermedad.
3.-pronostico en sí de la fractura.
La lesión ósea que presenta el paciente tiene mal pronóstico por riesgo de necrosis avascular de la cabeza femoral, coxartrosis temprana además de retraso en la consolidación, no unión, consolidación viciosa. Dolor crónico, limitación funcional y a la marcha, acortamiento de la extremidad.
DRMILIAN R2TYO CONTINUACION
ResponderEliminar4.-pronostico que esperarías de la patología de base.
Reservado a malo ya que la paciente ha presentado múltiples fracturas lo que podríamos esperar en un futuro con más lesiones óseas.
Además de:
• Pérdida de la audición (común en el tipo I y III)
• Insuficiencia cardíaca (tipo II)
• Problemas respiratorios y neumonías debido a deformidades en la pared torácica
• Problemas con la médula espinal y el tronco encefálico
• Deformidad permanente
5.- complicaciones de la fractura por sí misma.
Necrosis avascular de la cabeza femoral, coxartrosis temprana además de retraso en la consolidación, no unión, consolidación viciosa. Dolor crónico, limitación funcional y a la marcha, acortamiento de la extremidad.
BIBLIOGRAFIA:
1. Las Osteogenesis imperfectas Revisión del tema Herreros MB1, Franco R1, Ascurra M2 Pediatr. (Asunción), Vol. 35; Nº 1; 2008
2. OSTEOGÉNESIS IMPERFECTA (REVISION BIBLIOGRÁFICA) Álvaro Carvajal Montoya* Saylin Iturriaga Ros**REVISTA MEDICA DE COSTA RICA Y CENTOAMERICA LXIV (580) 161-165; 2007
3. Osteogénesis imperfecta: caso clínico y actualización Dr. Gustavo Valenzuela Arce *, Dr. Hugo Zárate Arce *, Dr. Igor Salvatierra Frontanilla **REVISTA - CUADERNOS Vol. 52 No. 1 .2007
4. Tratamiento de la osteogénesis imperfecta R. Gracia Bouthelier e I. González CasadoANALES ESPAÑOLES DE PEDIATRÍA. VOL. 56, SUPLEMENTO 4, 2002
5. TRATAMIENTO DE OSTEOGENESIS IMPERFECTA CON BISFOSFONATOS CRISTINA TAU MEDICINA (Buenos Aires) 2007; 67: 389-395
6. Osteogénesis Imperfecta en la infancia: Consideraciones clínicas y aspectos del tratamiento quirúrgico F. J. LORENTE MOLTÓ, D. BONETE LLUCH, J. SOTORRES SENTANDREU 312 Vol. 35 - N° 202 Abril-Junio 2000
7. Osteoge´nesisimperfecta.Evaluacio´nclı´nica,funcional y multidisciplinariade65pacientes V.Fanoa, _, M.Rodrı´guezCelina, M.delPinoa, S.Bucetab, M.G.Obrego´nc, C.Primomod, H. Garcı ´ae, H.Miscioned y H.Lejarragaa An Pediatr (Barc). 2010. doi:10.1016/j.anpedi.2009.12.022
8. Aproximación a los enfoques terapéuticos actuales en osteogénesis imperfecta a partir de la biología de la enfermedad Dr. Fabián Gómez Ardila*, Dr. Mauricio Lara Garavito*, Dr. César E. Álvarez Quintero** [Rev Col Or Tra 2011; 25(1): 50-8]
9. Densidad mineral ósea en pacientes pediátricos con osteogénesis imperfecta R. ÁLVAREZ, R. GARCÍA, J. LUISa, J. LÓPEZ, A. GUTIÉRREZ, M. GONZÁLEZ, L. DEL RÍOb, F. AGUILERAc, R. VÁZQUEZ Rev. Esp. Med. Nuclear 22, 4 (224-228), 2003
10. CYCLIC ADMINISTRATION OF PAMIDRONATE IN CHILDREN WITH SEVERE OSTEOGENESIS IMPERFECTA FRANCIS H. GLORIEUX , M.D., P H .D., NICHOLAS J. BISHOP, M.D., HORACIO PLOTKIN , M.D., GILLES C HABOT , M.D., GINETTE L ANOUE , R.N., AND ROSE TRAVERS, R.T. N Engl J Med 1998; 339:947-952